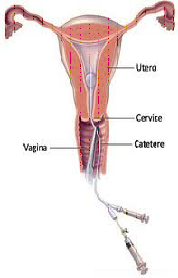
Isterosalpingografia: sistema di diagnostica
L’isterosalpingografia è la valutazione radiografica dell’utero e delle tube; viene utilizzata principalmente nello studio della infertilità, in casi di ricorrenti aborti, dopo un intervento chirurgico sulle tube e prima di una miomectomia. Tale indagine diagnostica viene sempre più richiesta, di pari passo all’aumento della medicina riproduttiva, alla fertlizzazione in vitro e all’allungamento del tempo del primo concepimento nelle donne del mondo occidentale.
L’infertilità di coppia ha un’etiologia multifattoriale e variabile, con una implicazione maschile e femminile; in quest’ultimo caso le alterazioni ovulatorie sono riscontrate in un 37% dei casi e quelle tubariche nel 18-35% delle pazienti, con una combinazione tra le due cause nel 20% delle coppie. Con l’isterosalpingografia si cerca di valutare radiologicamente la cavità uterina e le tube di Fallopio, dopo introduzione di mezzo di contrasto iodato.
Il mezzo di contrasto impiegato è attualmente non ionico, idro-solubile, a bassa osmolarità, che contribuisce ad una eccellente visualizzazione delle strutture tubariche; la minore viscosità favorisce il più rapido passaggio del mezzo di contrasto nelle tube di Fallopio, ma una minore persistenza all’interno di queste strutture, per lo cui lo studio deve essere più rapido.
Tecnica
Indagine eseguita tra 7-12° giorno del ciclo mestruale, dopo esclusione d’infezioni e di gravidanza in atto – ci sono solo due criteri d’esclusione dall’esame: una infezione pelvica attiva e una gravidanza in atto – la paziente è in posizione supina, gambe divaricate; si effettua la disinfezione del perineo – poi c’è inserzione dello specolo fino in fondo, per avere il collo dell’utero davanti; si effettua l’inserzione del catetere dedicato e gonfiaggio del palloncino – si effettua la prima radiografia in AO di base, poi l’iniezione mdC per riempire cavità uterina, o riempimento precoce (grafia AP), poi i corni laterali e le tube (oblique omolaterali per allungarne il decorso) , fino al passaggio in peritoneo, che avvalora, indirettamente, la pervietà delle tube – nei giorni seguenti, ci potrebbe essere un lieve sanguinamento o lo sviluppo di una infezione (che si manifesta con l’emissione vaginale di materiale male odorante) per l’irritazione del canale endocervicale ad opera del palloncino; la presenza di crampi addominali potrebbero essere in relazione all’apertura delle tube; una reazione vagale è rara.
L’isterosalpingografia continua a rimanere l’indagine radiologica più completa e semplice, oltre che economica, per valutare la pervietà e le caratteristiche delle tube uterine. Le tube di Fallopio servono al passaggio degli ovuli; sono lunghe 10-12 cm, decorrono sopra il legamento largo e si dividono in tre zone: regione cornuale o interstiziale [piccolo segmento che attraversa la parete muscolare dell’utero], la porzione istmica [la più lunga e la più stretta], la porzione ampollare [quella più vicina all’ovaio]. All’isterosalpingografia appaiono come strutture tubuliformi, estremamente sottili, di localizzazione e tortuosità variabili.
Le anomalie possono essere evidenziabili con questa indagine sono: congenite o successive a spasmi, e quindi transitorie, oppure permanenti, come le ostruzioni.
L’ostruzione della tuba si manifesta con una brusca interruzione nel decorso della tuba: uni o bilaterale, può essere congenita o acquisita, dopo legatura chirurgica o infezione.
Le aderenze peritubariche alterano la distribuzione del mezzo di contrasto all’interno della cavità peritoneale, con tendenza a raccogliersi in sede periampollare e non distribuirsi liberamente in peritoneo.
La salpingite istmica nodosa appare come un piccolo diverticolo nella porzione istmica; appare come una piccola rientranza che interessa uno o entrambe le tube
Lo spasmo della tuba deve essere preso in considerazione quando, iniettando contrasto, questi non opacizza le tube nel loro decorso; non essendo distinguibile da un’occlusione, il primo può essere diagnosticato ricorrendo alla somministrazione di agente spasmolitico (glucagone per rilassare i muscoli), la ripetizione tardiva della radiografia o la posizione prona della paziente. L’occlusione della tuba può essere il risultato di una infezione cronica, trattata con terapia antibiotica, o l’esito di un intervento chirurgico (anamnesi – protesi inserita visibile all’esame diretto). In entrambe i casi, l’interruzione del decorso del mezzo di contrasto è improvviso, può essere presente in ogni porzione della tuba e l’ultima è invisibile; la porzione antecedente l’occlusione può allargarsi e dare luogo ad un idrosalpinge: in questi casi è obbliga la terapia antibiotico dopo l’esame, perché il mezzo di contrasto ristagna nella tuba ostruita e può contribuire a dare un’infezione.
I polipi delle tube sono rari; si presentano come piccoli difetti di riempimento, inferiori al cm di grandezza, bene delimitati.
Le anomalie peritubariche sono caratterizzate da un accumulo di mezzo di contrasto vicino alla porzione ampollare della tuba; sono tipiche della presenza di aderenze, secondarie ad una infiammazione cronica; sarebbe utile un approfondimento diagnostico con RM.
La stenosi cervicale descrive la condizione di restringimento della cervice, che può essere tanto grave da determinare il non inserimento del catetere per l’isterosalpingografia; è secondario a infezioni e traumi iatrogeni; più raramente da neoplasie.
Intervento
Eseguita in ambulatorio, di rapida e facile esecuzione, prevede l’introduzione nell’utero di un piccolo catetere [Fig. 1] a cui segue l’iniezione di mezzo di contrasto iodato, sostanza radiopaca che consente di visualizzare la cavità uterina e le tube [Fig. 2].
Al termine dell’iniezione può essere avvertito un lieve dolore di tipo mestruale.
L’esame non deve essere eseguito se c’è il sospetto di una gravidanza [rapporti non protetti]; se c’è il sospetto di una infezione ginecologica.
Va eseguita nel periodo che va dal termine della mestruazione all’inizio dell’ovulazione, in genere dal 5 al 10° giorno dall’inizio del ciclo.
E’ opportuno effettuare prima dell’esame:
- un tampone vaginale per Trichomonas, Clamidia, batteri;
- un esame del sangue [emocromo con formula, protidogramma, azotemia e creatininemia.
La mattina dell’esame, la paziente deve fare un clistere di clisma fleet, deve essere digiuna, presentarsi con le analisi e con l’impegnativa regionale “isterosalpingografia – 87.83” con il relativo quesito clinico.
Nei giorni successivi all’esame, la paziente potrà assumere un antinfiammatorio non steroideo, per 3 sere, dopo aver mangiato.
Per altre informazioni contatta il tuo Radiologo Interventista.