Embolizzazione dei tumori renali
L’embolizzazione dell’arteria renale è un’opzione terapeutica sicura ed efficace, applicabile in numerose situazioni cliniche, sia in urgenza che in elezione. L’applicazione nella strategia terapeutica del carcinoma renale ha una storia poliennale, a partire dagli anni ‘70.
In quegli anni, l’arteriografia era la punta di diamante per la diagnostica dei tumori renali. Con l’embolizzazione, iniziava l’era dell’interventistica.
Le indicazioni erano tre:
- prima dell’atto chirurgico (adiuvante della nefrectomia, per facilitare la dissezione e diminuire le perdite ematiche)
- palliativa (tumori renali di grosse dimensioni, non operabili e sanguinanti e/o sintoamtiche)
- metastasi renali ipervascolarizzate.

La sua reale utilità è stata messa in dubbio da vari autori e dallo sviluppo tecnologico. L’invasività della metodica e la comparsa di nuovi attori sulla scena (TC e RM) ne hanno annullato le potenzialità diagnostiche.

Il beneficio dell’embolizzazione era bilanciata dalla morbilità e dall’azione non definitiva dell’atto terapeutico. Lo sviluppo della chirurgia mini invasiva (laparoscopica prima e robotica poi) ne hanno limitato l’impiego nella pratica clinica. La chirurgia (nefrectomia parziale o totale) in ipotensione ha contribuito a diminuire le perdite ematiche.
Embolizzazione pre-operatoria
Tumore del rene, oltre i 5 cm, molto vascolarizzato, con grossi gavoccioli venosi. Questi ricoprono la superficie esterna del rene; sono i primi a dover essere clampati prima di arrivare all’ilo renale.

La preventiva embolizzazione dell’arteria renale ne garantisce il collasso e rende più agevole l’asportazione del rene, meglio demarcato e facilmente scollabile.
Embolizzazione palliativa
Tumori in fase avanzata, difficilmente resecabili, con una sintomatologia non controllabile (ematuria), in pazienti non candidati ideali alla chirurgia per comorbilità.
I vantaggi derivanti dal controllo della sintomatologia (70-85%) è controbilanciata dalla sindrome post-embolizzazione (tessuto terminale). L’agente embolizzante ideale (necrosi tumore e blocco dei circoli collaterali) è l’alcool, che obbliga ad alcune precauzioni.
Tecnica
Palpazione del polso – visione fluoroscopica – puntura ecoguidata.
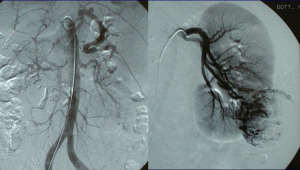
Panoramica addominale – selettiva in obliqua
Analisi

Presenza di aree delimitate con aumentata vascolarizzazione,in parte estrinseca al profilo del rene, con vasi tortuosi ed ipertrofici, con aumentato flusso arterioso.
Embolizzazione: direttamente dal catetere angiografico o dal microcatetere, se si desidera essere molto selettivi. Particelle da 350 micron.


Complicazioni precoci o acute
Ematoma all’inguine – al termine di una compressione troppo rapida; 2-3% dei casi
Pseudoaneurisma – per traumatismo eccessivo sull’arteria, compressione apparentemente di successo – successiva dilatazione di una parte dell’arteria . 0,014% dei casi – può essere risolta con compressione ecoguidata.
La sindrome da post-embolizzazione: senso di nausea, vomito, febbricola, che compare 24-48 ore dopo la procedura e termina in 3-4 giorni; è in relazione al processo infiammatorio e al riassorbimento della lesione necrotizzata. Tende a risolversi spontaneamente, ma può essere agevolata da anti-infammatori e analgesici. Se persiste sospettare di un ascesso.
Ipertensione arteriosa – insufficienza renale
Conclusioni
Sebbene l’embolizzazione abbia dimostrato di migliorare lo stato immunitario del paziente, forse perché stimolato dall’infiammazione, continua ad essere vista dalla comunità urologica come una opzione ancillare alla nefrectomia.
Lo sviluppo delle tecniche chirurgiche mininvasive ne ha ulteriormente diminuito il ruolo, confinandola in un ambito molto selezionato.
Lo sviluppo delle opzioni ablative ne ha ulteriormente limitato le indicazioni e il campo di azione.



